La debilidad o pérdida de fuerza en un brazo, pierna o la
mitad de la cara son síntomas frecuentes en un paciente que presenta un
ictus. Puede presentarse aisladamente en una sola extremidad, pero es
más común que afecte a la totalidad de la mitad del cuerpo. Se denomina
plejía o parálisis si el paciente es incapaz de realizar movimientos
con la extremidad afectada, y paresia, si es capaz de realizar algún
movimiento, aunque con menos fuerza que el lado sano. Si la enfermedad
provoca debilidad en toda la mitad del cuerpo, se denomina hemiplejía.
Es habitual que los síntomas se padezcan con diferente intensidad en el
brazo o en la pierna. Si el paciente siente más debilidad en el brazo
que en la pierna diremos que la plejía o la paresia es de predominio
braquial; por el contrario,si la fuerza está más afectada en la pierna,
hablaremos de predominio crural.
La movilidad del organismo requiere un adecuado funcionamiento
de diversas estructuras del sistema nervioso. Si deseamos mover una
extremidad, la orden se inicia en la corteza cerebral y por medio de
una vía denominada piramidal recorre en profundidad el cerebro a través
de la cápsula interna, el tronco cerebral y la médula espinal. Desde
aquí y a través de los nervios, la orden llega a los músculos de las
extremidades. Para que, además de producirse el movimiento, éste sea
adecuado, se precisa de la participación de otras dos estructuras del
sistema nervioso, que son los ganglios basales y el cerebelo.
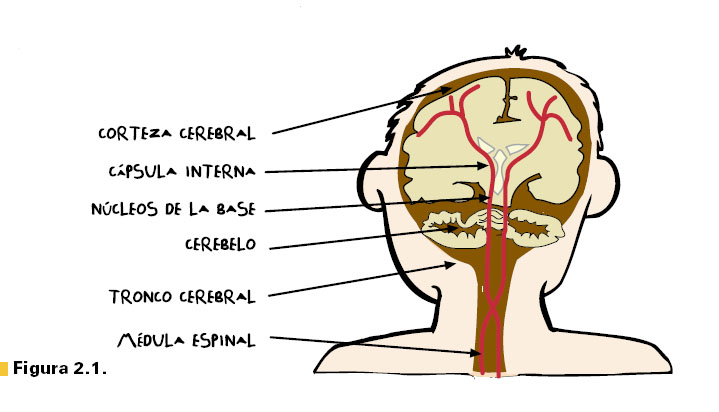
En la figura 2.1 puede verse un esquema de cómo la vía
principal recorre todo el sistema nervioso central. Si nos fijamos con
atención, observamos que, en el tronco cerebral, la vía piramidal del
lado derecho se cruza con la procedente del lado izquierdo. Esta
disposición justifica que los pacientes con lesiones en la mitad
derecha del cerebro presenten debilidad en la mitad izquierda de las
extremidades y viceversa.
Todos los millones de fibras nerviosas que constituyen la vía
piramidal se ordenan de acuerdo con la parte del cuerpo que van a
movilizar. En la corteza cerebral se encuentran las neuronas motoras,
de las que parten las fibras nerviosas de la vía piramidal. Estas
neuronas se localizan en una zona media de los hemisferios cerebrales,
justamente por delante de un gran pliegue del cerebro que se denomina
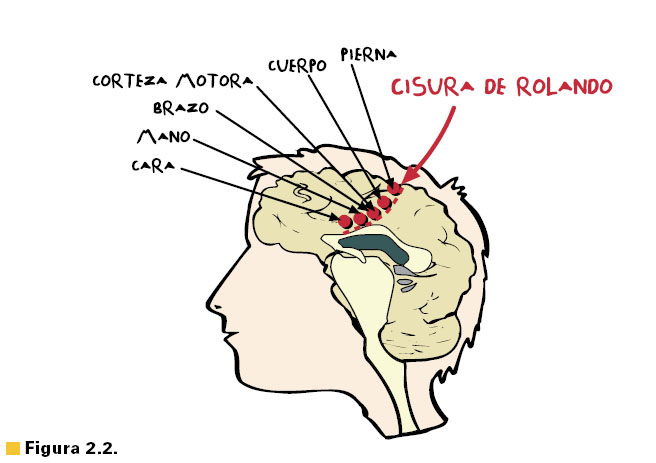
cisura de Rolando. Esta región de la corteza cerebral se denomina
corteza motora. Aquí las neuronas se ordenan de forma que las que van a llevar la movilidad en la cara ocupan la parte más inferior, seguidas
hacia arriba por las neuronas que llevarán la movilidad a la mano, al
brazo, al cuerpo y a la pierna. Esta distribución puede verse en la
figura 2.2.
Las diferentes arterias que llevan la sangre al cerebro
irrigan diferentes partes de éste, y pueden afectar solamente a
neuronas que llevan la movilidad a la cara, al brazo o a la pierna.
Ello explica las diferencias en la distribución de la debilidad o de la
parálisis que presentan los pacientes que han padecido un infarto o una
hemorragia cerebral.
Aparte de la debilidad que se ocasiona cuando se lesionan las
neuronas y las fibras que llevan la movilidad, aparecen otras
manifestaciones, que en conjunto reciben el nombre de síndrome
piramidal. La parálisis que presentan estos enfermos afecta a todos los
movimientos voluntarios, es decir, a todos los movimientos que se
realizan con nuestro consentimiento, como: andar, mover un brazo, coger
un objeto, abrir o cerrar la boca y los ojos, etc. Sin embargo, no se
produce parálisis de los movimientos que se hacen sin nuestro
consentimiento, como: la contracción del corazón, la respiración o los
movimientos intestinales.
En los primeros días de la enfermedad, las extremidades
afectadas están muy fláccidas o con muy poco tono muscular, pero días
después de aparecer la parálisis se produce una contracción progresiva
de los músculos, que tienden a colocar el brazo flexionado y la pierna
extendida. Esta espasticidad se acentúa con los intentos de
movilización brusca de las extremidades, aspecto que deberá
considerarse en la rehabilitación. Al mismo tiempo, se produce la
exageración de los reflejos musculares, que se manifiestan al golpear
con el martillo de reflejos el tendón del músculo situado
inmediatamente por debajo de la rodilla, o al colocar el pie en ciertas
posturas que estiran el músculo. En ambos casos se producen una serie
de sacudidas rítmicas, fenómeno denominado clonus. La espasticidad, si
es intensa, aumenta la incapacidad que ya tiene el enfermo por la
debilidad.
En algunos pacientes se producen sincinesias, que consisten en
la aparición de movimientos involuntarios de las extremidades
paralizadas, en relación con movimientos del lado sano o coincidiendo
con el bostezo o con el estornudo. En ocasiones, al movilizar la cabeza
en uno u otro sentido, se produce la extensión del brazo al que mira el
paciente y la flexión del opuesto; estos movimientos no implican un
mejor pronóstico.
Si el infarto o la hemorragia cerebral, además de la vía
piramidal, afecta a otras estructuras del sistema nervioso central,
como los núcleos de la base o el cerebelo, pueden aparecer otras
alteraciones motoras. En algunos casos, el paciente presentará
movimientos bruscos de las extremidades, como tics o sacudidas del
brazo o pierna afectados. Otros enfermos tienen una dificultad añadida
a su debilidad, por la imposibilidad de llevar la mano o el pie
afectados hacia un punto determinado.
Si la debilidad en la pierna no es intensa, el paciente puede
deambular, aunque la marcha es difícil. El paciente se apoya
fundamentalmente sobre el lado sano, y la pierna enferma, tiesa,
realiza un movimiento en abanico; este tipo de deambulación recibe el
nombre de marcha de segador (figura 2.3).
Las alteraciones motoras que presenta un paciente que ha
sufrido un infarto o una hemorragia cerebral tienden a mejorar, aunque
en ocasiones la recuperación puede no ser completa. La afectación de la
pierna mejora más que la del brazo, y la del brazo más que la de la
mano. Esta mejoría aparece ya precozmente, es mayor si el paciente es
adecuadamente rehabilitado y persiste durante muchos meses, sobre todo en los pacientes estimulados y animados con su recuperación.

